Trwałe ograniczenie ruchów w stawie to. Rodzaje ruchów w stawach. Co zrobić, jeśli masz sztywność
Jeśli dana osoba zauważy ból stawu barkowego, może to wskazywać na obecność tej lub innej choroby.
Wśród głównych przyczyn tej patologii należy podkreślić:
- artroza;
- artretyzm;
- zapalenie okołostawowe kości ramienno-łopatkowej;
- kontuzje;
- zaburzenia neurologiczne (bóle korzeniowe, nerwobóle, dysestezja, bóle mięśni).
Artroza
Pod tym pojęciem najczęściej rozumie się chorobę przewlekłą, charakteryzującą się postępującym przebiegiem i uszkodzeniem stawu barkowego. W wyniku jego rozwoju dochodzi do zmian dystroficznych w chrząstce stawowej, a także w tkance kostnej znajdującej się w jej bezpośrednim sąsiedztwie.
Objawy
Głównymi objawami takiej artrozy są ból w tym obszarze i sztywność ruchu w stawie barkowym. Warto zauważyć, że choroba ta z czasem będzie postępować. W rezultacie objawy choroby będą coraz poważniejsze. Ponadto w początkowych stadiach artrozy stawu barkowego objawy mogą być minimalne lub nawet nieobecne.
Jeśli choroba ta istnieje od dawna i nie ma na nią leczenia, z czasem może rozwinąć się trwałe ograniczenie ruchu w stawie barkowym.
Leczenie
Do czasu, gdy nie nastąpi znaczące uszkodzenie chrząstki stawowej i przylegającej tkanki kostnej, artrozę można leczyć zachowawczo. Warto zauważyć, że choroba ta wymaga długich cyklów terapii.
Głównymi stosowanymi lekami są NLPZ (łagodzące ból i stany zapalne), a także chondroprotektory, które przyspieszają procesy odbudowy tkanki chrzęstnej. Ponadto stosuje się ćwiczenia terapeutyczne.
Jeśli choroba nie reaguje na leczenie zachowawcze lub zaczęła się zbyt późno, konieczne jest skorzystanie z interwencji chirurgicznej. W tym przypadku operacją z wyboru jest endoprotezoplastyka barku.
Warto zauważyć, że ta interwencja chirurgiczna jest dość złożona, dlatego w celu leczenia należy kontaktować się tylko z prawdziwymi profesjonalistami. Jeśli chodzi o metody terapii alternatywnej, jej skuteczność w tej chorobie jest bardzo niska. Faktem jest, że wszystkie te techniki mogą zmniejszyć ból stawu barkowego, ale nie wpływają na przebieg samej artrozy.
Zapalenie stawów barkowych
Zapalenie stawów jest chorobą zapalną stawów. Istnieje kilka rodzajów zapalenia stawów:
- reumatoidalny;
- ostry ropny;
- łuszczycowy;
- podagryczny.
Każda z tych form różni się w swoich przejawach.
Objawy
Jeśli chodzi o reumatoidalne zapalenie stawów, głównymi objawami tej choroby są bóle stawu barkowego, które z czasem uzupełniają ograniczenie w nim ruchów. W takim przypadku najczęściej dotknięte są 2 stawy jednocześnie.
Ostre ropne zapalenie stawów jest dość poważną chorobą. Do głównych objawów zalicza się gorączkę, silny ból stawu, obrzęk i zaczerwienienie skóry nad stawem.
Jeśli chodzi o pozostałe dwie formy zapalenia stawów, postępują one stosunkowo powoli. Objawy są łagodne. Najczęściej występuje łagodny ból. W miarę postępu choroby dochodzi do gromadzenia się mazi stawowej w torebce stawu barkowego i obrzęku tej okolicy.
Leczenie
Niezależnie od postaci zapalenia stawów, jego leczenie rozpoczyna się zachowawczo. Pakiet startowy obejmuje przyjmowanie niesteroidowych leków przeciwzapalnych i chondroprotektorów, zmianę stylu życia, a także łagodne odżywianie.
W przypadku wystąpienia ostrego procesu ropnego stosuje się antybiotyki. Można je podawać w postaci tabletek lub zastrzyków. Ponadto na obszar dotkniętego stawu nakłada się kompres cieplny. Uzupełnieniem leczenia zachowawczego są zabiegi fizjoterapeutyczne, które mają na celu zapobieganie zanikowi mięśni znajdujących się w pobliżu dotkniętego obszaru.
Jeśli złożone leczenie zachowawcze jest nieskuteczne, przeprowadza się interwencję chirurgiczną. Po operacji wymiany barku ból i stan zapalny ustępują, a zakres ruchu zostaje niemal całkowicie przywrócony.
Zapalenie okołostawowe kości ramienno-łopatkowej
Ta patologia jest chorobą zapalną, która atakuje tkanki miękkie znajdujące się w bezpośrednim sąsiedztwie stawu barkowego (patrz artykuł Zapalenie okołostawowe stawu barkowego (zapalenie okołostawowe barku): jakie są objawy tej choroby?)
Objawy
Głównym objawem tej choroby jest ciągły ból, nasilający się w nocy, który promieniuje do okolic potylicznych i szyjno-łopatkowych.
Ponadto występuje ograniczenie ruchu w dotkniętym stawie. Występuje z powodu pojawienia się przykurczu mięśni i silnego bólu.
W miarę postępu choroby pojawia się obrzęk w przednio-bocznej okolicy barku.
Leczenie
Leczenie zapalenia okołostawowego stawu ramiennego jest zachowawcze. W takim przypadku zwykle stosuje się całą gamę różnych technik. Najważniejsze z nich to:
- podawanie diklofenaku i nimesulidu;
- blokada glikokortykosteroidami;
- miejscowa elektroforeza z lekami przeciwbólowymi;
- aplikacje parafinowe;
- bloki okołostawowe;
- maści i kremy z niesteroidowymi lekami przeciwzapalnymi;
- fizjoterapia;
- masaż;
- terapia próżniowa;
- laseroterapia;
- stymulacja elektryczna;
- akupunktura;
- Terapia manualna.
Leczenie tej choroby powinno być prowadzone przez wykwalifikowanych specjalistów. Samoleczenie jest niedopuszczalne, ponieważ może prowadzić do zaostrzenia zapalenia okołostawowego stawu ramiennego.
Kontuzje
Staw barkowy najczęściej ulega urazom w wyniku bezpośredniego uderzenia, upadków na wyciągnięte ramię, stłuczeń i skręceń. Wszystko to może prowadzić do zwichnięcia, podwichnięcia, złamania stawu, a także uszkodzenia ścięgien i innych tkanek miękkich okolicy stawu ramiennego.
Objawy
Głównym objawem urazu barku jest ból. Co więcej, najczęściej czas jego pojawienia się wyraźnie koreluje z nadmiernym oddziaływaniem fizycznym. Czasami jednak takiego połączenia nie da się nawiązać. Oprócz bólu pojawia się obrzęk stawu i zaczerwienienie skóry nad nim.
Leczenie
Niezależnie od rodzaju urazu konieczne jest złagodzenie bólu. W tym celu najczęściej wykorzystuje się leki z grupy NLPZ. Mogą nie tylko stłumić ból, ale także znacznie zmniejszyć stan zapalny.
Jeśli uraz ma charakter zwichnięcia lub podwichnięcia, problem można rozwiązać za pomocą konwencjonalnej redukcji. Zabieg ten musi wykonać specjalista, w przeciwnym razie naczynia i nerwy mogą zostać uszkodzone. Jeśli chodzi o złamanie, w tym przypadku porównuje się oddzielone części stawu, a kończyna jest unieruchomiona na pewien czas.
Schorzenia neurologiczne w okolicy barku
Często przyczyną bólu stawu barkowego są różne zaburzenia neurologiczne. Zwykle powstają w wyniku ucisku nerwów. Neuralgia może być reprezentowana przez rwa kulszowa, nerwoból, dysestezję i/lub ból mięśni. Wszystkie te formy zaburzeń neurologicznych mają swoje własne objawy.
Objawy
W przypadku bólu korzeniowego w stawie barkowym odczuwa się ostry, napadowy, strzelający ból, osłabienie mięśni i zaburzenia czucia.
Neuralgia charakteryzuje się bolesnym, stosunkowo długotrwałym bólem, który nasila się podczas ruchu i zmniejsza się w spoczynku. W przypadku dysestezji pojawia się kłujący lub palący powierzchowny ból, którego intensywność wzrasta podczas ruchu.
Ponadto w tym przypadku wrażliwość jest upośledzona. Bóle mięśni objawiają się ciągłym, głębokim bólem, nasilanym przez ucisk na mięśnie lub ich rozciąganie.
Leczenie
Leczenie zaburzeń neurologicznych jest zachowawcze. Przede wszystkim pacjentowi przepisuje się NLPZ, które po pewnym czasie zastępuje się maściami przeciwzapalnymi i rozgrzewającymi. Ponadto szeroko stosowane są techniki fizjoterapeutyczne - akupunktura, prądy pulsacyjne o niskiej częstotliwości, elektroforeza z różnymi lekami i ultradźwięki. Racjonalna fizjoterapia jest dość ważna.
Należy pamiętać, że niezależnie od choroby powodującej ból stawu barkowego, samoleczenie jest niedopuszczalne, ponieważ może to prowadzić do zaostrzenia procesu patologicznego i znacznego obniżenia jakości życia.
Wyleczyć artrozę bez leków? To jest możliwe!
Zdobądź bezpłatną książkę „Plan przywracania ruchomości stawów kolanowych i biodrowych przy artrozie krok po kroku” i rozpocznij powrót do zdrowia bez kosztownego leczenia i operacji!
Zdobądź książkę
Opcja 3. Test FC (35)
(podkreśl prawidłową odpowiedź, zaznacz ją lub podkreśl, wypełnij tabelę odpowiedzi)
1. BIEG NA 2000 i 3000 METRÓW JEST TESTEM:
a) gotowość szybkościowa
b) ogólna wytrzymałość
c) gotowość siłowa
2. Wytrzymałość człowieka nie zależy od:
a) wytrzymałość jednostek układu mięśniowo-szkieletowego
b) możliwości układu oddechowego i krążenia
c) siła mięśni
d) siła woli
3. Elastyczność aktywna i pasywna:
d) nieporównywalny
4. PROCEDURY WODNE ROZPOCZYNAJĄ SIĘ OD TEMPERATURY WODY:
a) 35 - 38 stopni Celsjusza
5. Maksymalna częstotliwość podnoszenia prostych nóg pod kątem 90 stopni z pozycji leżącej na plecach w 20 sec – test pozwalający określić:
a) siła dynamiczna
b) ogólna wytrzymałość
c) prędkość
d) wytrzymałość szybkościowa
6. Jakość fizyczna to nie:
b) wytrzymałość
d) zręczność
7. Najwyższe wskaźniki elastyczności przejawiają się w:
a) godziny poranne
b) godziny wieczorne
c) w ciągu 11-18 godzin
d) nie zależą od pory dnia
8. Oceniając maksymalną wysokość skoku z miejsca, sprawdza się:
a) siła dynamiczna
b) prędkość
c) wytrzymałość szybkościowo-siłowa
d) elastyczność
9. Przy tej samej częstotliwości, intensywności i czasie trwania treningu jest on bardziej efektywny pod względem trening fizyczny:
c) pływanie
d) efekt nie zależy od rodzaju ćwiczeń
10. Skuteczność racjonalnie przeprowadzonej rozgrzewki utrzymuje się podczas:
11. Mięśnie odpowiedzialne przede wszystkim za wykonywanie ruchu nazywają się:
a) agoniści
b) synergetyki
c) antagoniści
d) wszystkie odpowiedzi są prawidłowe
12. Organ maksymalizujący swój udział w procesach oksydacyjnych podczas przejścia z stany maksymalnego odpoczynku do aktywności fizycznej to:
d) mięśnie poprzecznie prążkowane
13. Po urazie rozgrzewanie miejsca urazu (gorący prysznic, kąpiele, maści rozgrzewające), w pierwszej kolejności masuj miejsce urazu:
14. Aby rozwinąć prędkość, stosuje się:
a) czynności motoryczne wykonywane z maksymalną intensywnością
b) ćwiczenia siłowe wykonywane w wysokim tempie
c) gry terenowe i sportowe
d) ćwiczenia szybkości reakcji i częstotliwości ruchów
15. W pierwszym dniu po urazie nie należy stosować następujących maści i żeli:
a) finalon
b) wenaruton
c) maść heparynowa
d) troksewazyna
16. Częstotliwość Zimowych Igrzysk Olimpijskich:
a) raz na 2 lata
b) raz na 3 lata
c) raz na 4 lata
d) raz na 5 lat
17. Zadania prozdrowotne w procesie wychowania fizycznego rozwiązuje się w oparciu o:
a) zapewnienie pełnego rozwoju fizycznego
b) poprawa sylwetki
c) hartowanie i zabiegi fizjoterapeutyczne
d) kształtowanie umiejętności i zdolności motorycznych
18. W treningu wytrzymałościowym ćwiczeniami, których cech charakterystycznych nie wykorzystuje się są: Jest:
a) maksymalna aktywność systemów zaopatrzenia w energię
b) umiarkowana intensywność
c) maksymalny zakres ruchu
d) długi czas trwania
19. Jakie metody stosuje się w celu poprawy koordynacji:
a) poprzez metody rozwijania cech fizycznych
b) poprzez metody nauczania
c) poprzez sugestię
20. Przestrzeganie codziennych obowiązków pomaga poprawić zdrowie, ponieważ:
a) pozwala uniknąć niepotrzebnego stresu fizycznego
b) zapewnia rytm pracy organizmu
c) pozwala właściwie zaplanować sprawy w ciągu dnia
d) zmienia się wielkość obciążenia centralnego układu nerwowego
21. Trwałe ograniczenie ruchu w stawie to:
a) atrofia
b) ostry skurcz mięśni
c) bóle mięśni
d) przykurcz
22. Głównymi źródłami energii dla organizmu są:
a) białka i tłuszcze
b) białka i witaminy
c) węglowodany
d) węglowodany i składniki mineralne
23. Trwałe ograniczenie ruchu w stawie to:
a) atrofia
b) ostry skurcz mięśni
c) bóle mięśni
d) przykurcz
24. Główne specyficzne środki wychowania fizycznego to:
a) wysiłek fizyczny
b) utrzymanie codziennej rutyny
c) hartowanie
II. ZADANIE TESTOWE DLA DODATKU.
25. Wyraźne boczne zgięcie kręgosłupa nazywa się _________________
26. Pozycja osób ćwiczących na całkowicie ugiętych nogach nazywa się ______
27. Pozycję ucznia, w której nogi są ugięte w kolanach, ręce przyciągnięte do klatki piersiowej, a dłonie chwytają kolana, w gimnastyce określa się jako ______________________
28. Przejście z pozycji wiszącej do bliskiej odległości lub z niższej do wysokiej pozycji w gimnastyce oznaczone jest jako _________
29. Pozycję ucznia na aparacie, w której jego ramiona znajdują się poniżej punktów chwytu, w gimnastyce określa się jako _____________________________________
30. W lekkoatletyce pocisk rzucony po „skoku” nazywa się ____________
31. Wpływ na organizm ludzki czynnika zewnętrznego, który zakłóca strukturę i integralność tkanek oraz prawidłowy przebieg procesów fizjologicznych, nazywa się _________________________
32. Nazywa się stan organizmu, charakteryzujący się doskonałą samoregulacją narządów i układów, harmonijnym połączeniem dobrostanu fizycznego, moralnego i społecznego __________________________
33. Ruch obrotowy przez głowę z sekwencyjnym dotykaniem powierzchni podparcia poszczególnymi częściami ciała w gimnastyce oznacza się jako _________________________
Moje stopy się pocą! Przerażenie! Co robić? Rozwiązanie jest bardzo proste. Wszystkie przepisy, które podajemy testujemy przede wszystkim na sobie i mamy 100% gwarancję skuteczności. Pozbądźmy się więc spoconych stóp.
Historia życia pacjenta zawiera o wiele więcej przydatnych informacji niż we wszystkich encyklopediach świata. Ludzie potrzebują Twojego doświadczenia – „syna trudnych błędów”. Proszę wszystkich, przesyłajcie przepisy, nie żałujcie rad, są promykiem światła dla pacjenta!
O leczniczych właściwościach dyni Wrastający paznokieć Mam 73 lata. Pojawiają się rany, o których istnieniu nawet nie wiedziałam. Na przykład nagle zaczął wrastać paznokieć na dużym palcu stopy. Ból uniemożliwiał mi chodzenie. Zaproponowali operację. W „Zdrowym stylu życia” przeczytałam o maści dyniowej. Obrałam miąższ z nasion, nałożyłam go na paznokieć i zabandażowałam plastikiem, tak aby sok […]
Grzyb na stopach Grzyb na stopach Do miski wlej gorącą wodę (im cieplejsza, tym lepiej) i wcieraj w nią mydło do prania myjką. Trzymaj stopy w nim przez 10-15 minut, aby je odpowiednio odparować. Następnie oczyść podeszwy i pięty pumeksem i pamiętaj o przycięciu paznokci. Wytrzyj stopy do sucha, osusz i nasmaruj je odżywczym kremem. Teraz weź brzozę farmaceutyczną […]
Od 15 lat nie dokucza mi stopa. Od dłuższego czasu dokucza mi odcisk na lewej stopie. Wyleczyłam to w 7 nocy, pozbyłam się bólu i zaczęłam normalnie chodzić. Należy zetrzeć kawałek czarnej rzodkwi, miąższ położyć na szmatce, mocno przywiązać do bolącego miejsca, zawinąć w celofan i założyć skarpetkę. Wskazane jest wykonywanie kompresu w nocy. Dla mnie […]
Młody lekarz przepisał swojej babci przepis na dnę moczanową, ostrogi piętowe. Przesyłam Ci przepis na leczenie ostrogi piętowej i guzków w okolicy dużego palca. Dał mi to młody lekarz około 15 lat temu. Powiedział: „Nie mogę z tego powodu wypisać zwolnienia lekarskiego, nie jest to dozwolone. Ale moją babcię leczono z powodu tych kłopotów w ten sposób…” Posłuchałem rady […]
Zacznijmy od dny moczanowej, która jest spowodowana głównie zaburzeniami metabolicznymi. Posłuchajmy, co mówi o padagre lekarz z Winnicy D.V. NAUMOV. Dnę leczymy według Naumova Dna „Zdrowy styl życia”: Istnieje wiele pytań dotyczących rozpuszczania soli w stawach. Twierdzisz, że sól kuchenna, którą spożywamy, nie ma nic wspólnego z solami nierozpuszczalnymi, takimi jak moczany, fosforany i szczawiany. A co ma […]
Za radą Antoniny Khlobystiny Zapalenie kości i szpiku W wieku 12 lat zachorowałem na zapalenie kości i szpiku i prawie straciłem nogę. W ciężkim stanie trafiłam do szpitala i jeszcze tego samego dnia przeszłam operację. Leczył się przez cały miesiąc, ale wyrejestrowano go dopiero po 12 latach. Zostałem jednak wyleczony prostym środkiem ludowym, który poleciła mi Antonina Chlobystina z Czelabińska-70 (obecnie [...]
Upadłem, obudziłem się - gips Z biegiem lat kości stają się bardzo kruche, rozwija się osteoporoza - szczególnie cierpią na to kobiety. Co zrobić, jeśli masz złamanie? Co możesz zrobić, aby sobie pomóc poza założeniem gipsu i leżeniem w łóżku? Z tymi pytaniami skierowaliśmy się do doktora nauk biologicznych, profesora Dmitrija Dmitriewicza SUMAROKOWA, specjalisty odbudowy tkanki kostnej. „HLS”: Masz 25 lat […]
Zupa cebulowa na osteoporozę Osteoporoza Lekarze nazywają osteoporozę „cichym złodziejem”. Wapń opuszcza kości spokojnie i bez bólu. Człowiek ma osteoporozę i nic o tym nie wie! A potem zaczynają się nieoczekiwane złamania kości. Do naszego szpitala trafił 74-letni mężczyzna ze złamaniem biodra. Wpadł do mieszkania niespodziewanie – kość nie była w stanie utrzymać jego ciała i [...]
Układ mięśniowo-szkieletowy jest reprezentowany przez dynamiczną i statyczną część, która utrzymuje kształt ciała. Osie ruchu stawów zapewniają normalny ruch w przestrzeni i wahają się od prostego zgięcia do rotacji. Mobilność zależy od cech anatomicznych, integralności i napięcia sąsiadujących mięśni i więzadeł.
Jakie istnieją typy?
Cechy funkcjonalne, struktura, lokalizacja i rodzaje mobilności są kluczowymi czynnikami przy tworzeniu klasyfikacji. Podział na rodzaje złączy uwzględnia następujące cechy:
- wykonywana funkcja;
- Struktura;
- rodzaje ruchów.
Klasyfikacja oparta na cechach funkcjonalnych wyróżnia 3 typy w zależności od stopnia ich mobilności. Stałe i nieczynne stawy kości znajdują się w szkielecie osiowym, zapewniając jego wytrzymałość i ochronę narządów wewnętrznych przed urazami. Prawdziwe lub ruchome są zlokalizowane w kończynach i mają dużą amplitudę (staw barkowy).
Na podstawie cech konstrukcyjnych wyróżnia się następujące typy połączeń:
 Jednym z typów stawów jest staw maziowy.
Jednym z typów stawów jest staw maziowy. - Włóknisty. Najprostszy w konstrukcji. Sugerują brak jamy stawowej i brak aktywności. Istnieją syndesmotyczne, szwy i pręty włókniste.
- Chrząstkowy. Kości są połączone ze sobą za pomocą chrząstki szklistej.
- maziowej. To połączenie kości łączy się, tworząc jamę stawową wypełnioną specjalnym płynem. Substancja ta zapewnia płynne przesuwanie się powierzchni kości. Do stawów maziowych zalicza się stawy płaskie, bloczkowe, kłykciowe, siodłowe i kulowe. Ten ostatni może poruszać się wokół własnej osi.
Co zapewnia mobilność?
Główną funkcją układu mięśniowo-szkieletowego jest zdolność do wykonywania ruchów w różnych kierunkach. Procesem steruje centralny układ nerwowy, wysyłający impulsy nerwowe do sąsiadujących mięśni i więzadeł. Zdolność do poruszania się i amplituda zależą od kształtu i rodzaju powierzchni kości, liczby przyczepionych włókien mięśniowych, ich napięcia i miejsca przyczepu. Najbardziej ruchome są stawy zawiasowe.
Jakie są rodzaje ruchów stawów?
 Staw kolanowy może zginać się i rozciągać w płaszczyźnie strzałkowej.
Staw kolanowy może zginać się i rozciągać w płaszczyźnie strzałkowej. Cechy anatomiczne różnych typów stawów kostnych wpływają na ich funkcjonalność. Rodzaje ruchów w stawach klasyfikuje się w zależności od osi ich obrotu. Wykonuje się je wyłącznie w płaszczyźnie czołowej, strzałkowej i pionowej. Połączony typ stawów kostnych wykonuje złożone ruchy w stawach. W zależności od osi obrotu wyróżnia się następujące rodzaje mobilności:
Rodzaje ograniczeń mobilności i przyczyny
Zaburzenie to nazywa się „przykurczem” i objawia się biomechaniką, w wyniku której kończyna nie może wykonywać określonego rodzaju ruchu. Brak aktywności może być wrodzony lub nabyty. Do przyczyn nabytych zalicza się urazy, procesy dystroficzne i zapalne, paraliż, blizny i rany na skórze. Ze względu na niemożność wykonywania ruchów wzdłuż określonej osi wyróżnia się następujące rodzaje ograniczonej mobilności:
 Ruch stawu może być ograniczony podczas wyprostu.
Ruch stawu może być ograniczony podczas wyprostu. - Zgięcie. Niemożność zgięcia kończyny.
- Prostownik. Złącze nie rozciąga się całkowicie.
- Przywodziciele i odwodziciele. Trudność w przesunięciu kończyny na bok lub niemożność dociśnięcia jej do ciała.
- Obrotowy. Całkowity bezruch witryny.
Trwałe ograniczenie ruchu w stawie bez pomocy medycznej prowadzi do szeregu powikłań. Procesy zapalne i dystroficzne mogą rozprzestrzeniać się na pobliskie tkanki, a brak aktywności może prowadzić do zespolenia kości. Ewentualnym powikłaniom można zapobiec, udzielając pomocy już w momencie pojawienia się pierwszych objawów przykurczu.
Jeśli odczuwasz dyskomfort lub sztywność pleców lub kończyn, natychmiast skonsultuj się z lekarzem.
Co zrobić, jeśli masz sztywność?
Ograniczona ruchomość stawu występuje z powodu szeregu patologii zarówno w jego jamie, jak i w sąsiednich tkankach. Leczenie przykurczu ma na celu wyeliminowanie przyczyny pierwotnej i polega na zastosowaniu środków farmakologicznych, fizykoterapii i chirurgii. Amplituda fizjologiczna zostaje przywrócona poprzez poprawę miejscowego ukrwienia i unerwienia, usunięcie przeszkadzających blizn i zrostów. Jednakże mogą wystąpić komplikacje podczas stosowania ciepła na stawie łokciowym.
Patologia układu mięśniowo-szkieletowego obejmuje przykurcze stawów. To nie jest niezależna choroba, ale jej wynik. Problemem tym zajmują się ortopedzi i traumatolodzy. Przykurcz może powodować niepełnosprawność danej osoby.
Definicja i odmiany
Przykurcz to trwałe ograniczenie ruchomości stawu. Choroba ta dotyka głównie osoby dorosłe. Często diagnozuje się przykurcz stawu barkowego. Zwykle ta patologia jest jednostronna. U takich osób zgięcie i wyprost kończyny jest trudne. Trzeba wiedzieć nie tylko, czym jest przykurcz, ale także jego rodzaje.
Ta patologia może być pasywna lub aktywna. W pierwszym przypadku ograniczenie ruchomości wynika z naruszenia unerwienia. W drugim przypadku przyczyną jest przeszkoda mechaniczna. Ruchy człowieka realizowane są poprzez stawy. Są bezpośrednio połączone z mięśniami. Wraz ze wzrostem tonu tego ostatniego zakres ruchów jest ograniczony.
 Czasami diagnozuje się przykurcze mieszane. Ta patologia może być wrodzona lub nabyta. W zależności od mechanizmu występowania wszystkie przykurcze dzielą się na następujące typy:
Czasami diagnozuje się przykurcze mieszane. Ta patologia może być wrodzona lub nabyta. W zależności od mechanizmu występowania wszystkie przykurcze dzielą się na następujące typy:
- dermatogenny;
- stawowy;
- miogenny;
- desmogenny;
- unieruchomienie
Przeszkoda może być zlokalizowana w stawie, skórze lub mięśniu. Bardzo często patologia ta rozwija się u osób z długotrwałym ograniczeniem ruchomości kończyn. Przykurcze neurogenne dzielimy na obwodowe, psychogenne i ośrodkowe. W pierwszym przypadku przyczyną jest uszkodzenie nerwów obwodowych. Te psychogenne najczęściej kojarzą się z histerią.
W rozwoju przykurczów centralnych największą rolę odgrywa uszkodzenie mózgu i rdzenia kręgowego.
Co powoduje chorobę?
Ten stan patologiczny ma różne przyczyny. Głównymi czynnikami etiologicznymi są:
- kontuzje;
- krwotok w stawie;
- złamania;
- Poważne oparzenia;
- ropne zapalenie stawów;
- wrodzone anomalie rozwojowe;
- zapalenie kości i stawów;
- reumatoidalne zapalenie stawów;
- przemieszczenie;
- interwencje chirurgiczne;
- unieruchomienie kończyny.
Czasami ruchy są ograniczone po endoprotezoplastyce (wymianie stawu na sztuczny).
Wszystkie czynniki etiologiczne można podzielić na neurogenne, naczyniowe, zakaźne, destrukcyjne i traumatyczne.
U młodych osób dysfunkcja stawu skokowego jest możliwa z powodu wrodzonego zwichnięcia i niedorozwoju (dysplazja).
Lokalizacja choroby
Często występuje ograniczenie zakresu ruchu w stawie kolanowym. Najczęstszą przyczyną jest gonartroza. Polega na zniszczeniu tkanki chrzęstnej stawu. Na tę chorobę cierpią osoby w średnim i starszym wieku. Przy tej patologii tkanki ulegają zniszczeniu i zmienia się kształt powierzchni stawowych.

Czynnikiem ryzyka jest brak ruchu przez okres dłuższy niż 3 tygodnie. Przypadki wrodzonego przykurczu są częste. Przyczynami jego wystąpienia są zwichnięcie stawu kolanowego i hipoplazja kości piszczelowej. Tacy ludzie mają ograniczone ruchy zginania i prostowania. Możliwe są następujące objawy:
- obrzęk tkanek;
- ból;
- naruszenie wsparcia;
- wymuszona pozycja nóg;
- jego skrócenie.
Często rozwija się przykurcz stawu biodrowego. Główną przyczyną jest wrodzone zwichnięcie stawu biodrowego. To największy staw, więc ta patologia gwałtownie pogarsza jakość życia chorego. Ruch kończyn górnych jest często ograniczony. Trudności w obracaniu się do wewnątrz i na zewnątrz, zginaniu i prostowaniu ramienia wskazują na przykurcz stawu łokciowego. Ten ostatni tworzą powierzchnie kości promieniowej i łokciowej.

U zdrowej osoby kąt wyprostu wynosi do 180°, a kąt zgięcia 40°. W przypadku przykurczu liczby te są znacznie niższe. W zależności od kąta wyprostu kończyny rozróżnia się 4 stopnie ograniczenia ruchu.
Przykurcze pourazowe stawu łokciowego występują w 3 etapach. Wczesny okres odpowiada pierwszemu miesiącowi po urazie. Ruch jest ograniczony z powodu bólu, stresu i długotrwałego unieruchomienia. Leczenie nie jest trudne.
Na etapie 2 ruchy są ograniczone ze względu na proces adhezyjny i pojawienie się blizn. W zaawansowanych przypadkach tworzy się tkanka włóknista. Blizna się zacieśnia. Przyczynami tej patologii są złamania barku i przedramienia, hemarthrosis, wrodzone anomalie (synostoza, maczuga, zwichnięcie głowy kości promieniowej) i ropne zapalenie stawów. Uszkodzenie stawu ramiennego z ograniczeniem ruchu jest rzadkie.

Metody diagnostyczne
Jeśli u pacjenta podejrzewa się przykurcz pourazowy lub pooperacyjny, konieczne będą następujące badania w celu wyjaśnienia diagnozy i głównych przyczyn:
- artroskopia;
- radiografia;
- ogólna analiza krwi;
- analiza czynnika reumatoidalnego;
- CT lub MRI;
- badanie płynu stawowego.

Tomografia jest bardzo pouczająca, jeśli podejrzewa się bierne ograniczenie ruchów. Aby wykluczyć neurogenny charakter tej patologii, wymagana jest konsultacja z neurologiem. Dodatkowe metody badawcze obejmują elektromiografię i nakłucie stawu. To drugie odnosi się do procedur diagnostycznych i leczniczych.
Przed rozpoczęciem leczenia lekarz musi przeprowadzić wywiad z pacjentem. W procesie zbierania wywiadu wyjaśnia się, co następuje:
- główne skargi;
- czas ich trwania;
- obecność wcześniejszych operacji, urazów i wad wrodzonych;
- skuteczność leków przeciwbólowych;
- związek objawów z aktywnością fizyczną.
Konieczne jest ustalenie przyczyny przykurczu. Od tego zależy dalsze leczenie.
Metody leczenia pacjentów
W przypadku tej patologii prowadzi się terapię skojarzoną. Obejmuje:

Jeśli po złamaniu i długotrwałym unieruchomieniu obserwuje się ograniczenie ruchów, wykonuje się gimnastykę. Ćwiczenia dobiera lekarz fizjoterapeuta. Głównymi celami gimnastyki jest rozluźnienie poszczególnych grup mięśni i poprawa trofizmu tkankowego. Pacjenci powinni wykonywać ćwiczenia czynne i bierne.
W przypadku przykurczów strukturalnych wskazana jest fizjoterapia. Najbardziej powszechnie stosowany:
- terapia diadynamiczna;
- elektroforeza;
- ekspozycja laserowa;
- magnetoterapia;
- fonoforeza.
Dobry efekt mają galwanizacja, masaż, terapia błotna i terapia parafinowa. W przypadku uporczywych przykurczów wstrzykuje się ciało szkliste i Pyrogenal. Schemat leczenia obejmuje stosowanie ozokerytu. Jeżeli tkanki są wystarczająco elastyczne, a ruchomość w stawie łokciowym ograniczona, można zastosować etapowe zakładanie opatrunków gipsowych.

Czasami konieczne jest wykonanie rekonwalescencji. Procedura ta polega na wyprostowaniu dotkniętej kończyny. W przypadku przykurczów neurogennych wykonuje się mechanoterapię w celu przywrócenia funkcji mięśni. Wiąże się to z użyciem sprzętu. W przypadku rozwoju wiotkiego porażenia kończyn stosuje się stały prąd elektryczny.
Możliwa jest trakcja dotkniętej kończyny. Jeśli przyczyną jest ropne zapalenie stawów, przepisywane są antybiotyki i kortykosteroidy. W przypadku przykurczów na tle zniszczenia chrząstki stosuje się chondroprotektory (Arthra, Teraflex, Dona, Chondroguard). W przypadku bólu stosuje się NLPZ (Movalis, Ibuprofen). W razie potrzeby przeprowadzane są blokady. W przypadku przykurczów mięśni wskazane są leki zwiotczające mięśnie (Sirdalud, Tizalud, Tizanil).
Interwencja chirurgiczna
Terapia zachowawcza nie zawsze przywraca zakres ruchu. W takim przypadku wymagana jest interwencja chirurgiczna. Może wymagać:
- wycięcie tkanki bliznowatej;
- przeszczepianie skóry;
- endoprotetyka;
- fasciotomia;
- skrócenie ścięgien i mięśni;
- rozcięcie torebki dotkniętego stawu;
- rozwarstwienie zrostów;
- endoprotezoplastyka;
- osteotomia.

W ciężkich przypadkach wycina się tkankę kostną, a staw zastępuje protezą. Przy świeżych przykurczach i właściwym leczeniu rokowanie jest najczęściej korzystne.
Jak zapobiegać chorobie?
Zapobieganie ma na celu wyeliminowanie przyczyn leżących u podstaw (zapobieganie urazom, zapaleniu stawów, chorobie zwyrodnieniowej stawów, krwotokom). Aby zmniejszyć ryzyko rozwoju tej patologii, musisz:
- ruszaj się więcej;
- porzucić traumatyczne sporty;
- przyjmuj witaminy i suplementy mineralne;
- jedz zdrowo;
- wykluczyć upadki, złamania i zwichnięcia;
- leczyć choroby zakaźne.
Zatem przykurcz jest powikłaniem wielu chorób układu mięśniowo-szkieletowego.
Leczenie zerwania więzadła barkowego – gips jest opcjonalny
Jednym z najczęstszych urazów kończyny górnej jest zerwanie więzadła barkowego. Codziennie do lekarza zgłaszają się setki osób z dolegliwościami bólowymi stawu barkowego i niemożnością poruszania ręką, a ich liczba z każdym dniem wzrasta. Lekarze uważają, że przyczyną wzrostu liczby tego typu urazów jest pogorszenie sytuacji środowiskowej, brak aktywności fizycznej, zła dieta i styl życia.
Treść:
- Struktura stawu barkowego
- Przyczyny i mechanizm występowania
- Powaga
- Diagnostyka
- Leczenie zerwania więzadła barkowego
- Rehabilitacja
Najczęstsze jest częściowe zerwanie więzadeł stawu barkowego lub skręcenie więzadeł, rzadziej dochodzi do całkowitego zerwania więzadeł i przemieszczenia kości w stawie.
Zwiększone obrażenia stawu barkowego są związane z jego strukturą. Jest to jeden z najbardziej ruchomych stawów w organizmie człowieka i zawiera wiele różnych stawów, mięśni i więzadeł. Dlatego pod zwiększonym obciążeniem upadają, a w wielu innych przypadkach pękają. Leczenie zerwanych więzadeł barkowych nowoczesnymi metodami pozwala całkowicie przywrócić ruchomość i zakres ruchu w stawie barkowym oraz uniknąć powikłań po leczeniu.
Struktura stawu barkowego
Bark to zespół stawów połączonych w jedną całość, których wspólna praca pozwala na wykonanie wszystkich niezbędnych czynności i zapewnia dużą ruchomość kończyny górnej. W skład stawu barkowego wchodzą takie stawy jak: mostkowo-obojczykowy, łopatkowo-żebrowy, obojczykowo-barkowy.
Więzadła zapewniające ruch w stawie:
- Więzadło mostkowo-obojczykowe łączy mostek z obojczykiem. Do skręcenia i zerwania więzadeł obojczykowych stawu barkowego najczęściej dochodzi podczas upadku;
- staw łopatkowo-żebrowy - podtrzymywany jedynie przez mięśnie, dlatego zerwania zdarzają się tu znacznie rzadziej;
- obojczykowo-akromialny - łączy występ w górnej części łopatki (akromion) i obojczyk;
- torebka stawowa - składa się z kompleksu więzadeł otaczających staw barkowy.
Przyczyny i mechanizm występowania
Kontuzje sportowców i ciężarowców - zerwanie więzadeł stawu barkowego - dziś coraz częściej zdarzają się „niespodziewanie”. Jaki jest powód takich statystyk? Wśród powodów są następujące:
- Zwiększona aktywność fizyczna – tego typu urazy są typowe dla sportowców uprawiających pływanie, koszykówkę i podnoszenie ciężarów.
- Niedostateczne ukrwienie więzadeł - rozwija się z wiekiem lub w obecności chorób współistniejących. Upośledzony dopływ krwi prowadzi do braku składników odżywczych i głodu tlenu, co powoduje osłabienie więzadeł i mięśni.
- Osteofity to przerosty tkanki kostnej, które najczęściej pojawiają się w starszym wieku i zakłócają integralność stawu.
- Regularne podnoszenie ciężarów prowadzi do przeciążenia więzadeł i mięśni, częstych mikrourazów i stopniowego zrywania więzadeł.
- Urazy obręczy barkowej – upadek na wyciągniętą rękę, uderzenie w bark, nadmierne rozciąganie.
- Brak równowagi hormonalnej – Długotrwałe stosowanie kortykosteroidów może prowadzić do osłabienia mięśni i więzadeł.
- Palenie – długotrwałe zatrucie nikotyną negatywnie wpływa na cały organizm, a w szczególności na aparat więzadłowy.
Najprostszym sposobem na zrozumienie przyczyn zerwania więzadeł barkowych jest zdjęcie. Ilustracja w przejrzysty sposób ukazuje mechanizmy powstawania urazów, co pozwala lepiej zrozumieć metody leczenia i profilaktyki.
Jak powstaje luka? Jego mechanizm mógłby wyglądać następująco:
- rotacja zewnętrzna ramienia lub nadmiernie gwałtowny ruch ramienia;
- cios w przód ramienia;
- upadek na wyciągnięte ramię;
- nagłe wyprostowanie ramienia.
Objawy zerwania więzadła
Więzadła i mięśnie stawu barkowego są obficie ukrwione i bogato unerwione, dlatego przy zwichnięciu więzadeł, a tym bardziej przy zerwaniu więzadeł, pojawia się silny ból, obrzęk i krwotok szybko pojawiają się w miejscu urazu.
- Zaraz po trawie następuje ostre ograniczenie ruchów w stawie.
- Podczas dotykania uszkodzonego obszaru ofiara odczuwa silny ból.
- Występuje zaczerwienienie skóry i krwawienie do jamy stawowej.
W przypadku zwichnięcia więzadła objawy kliniczne mogą pojawić się w dłuższej perspektywie. Po urazie pacjent może przez kilka godzin odmawiać opieki medycznej, ponieważ ból jest łagodny, a ruchy nieznacznie ograniczone. Ale po kilku godzinach wszystkie objawy kliniczne pojawiają się wyraźnie. Pojawia się silny ból, obrzęk stawu, krwotok w miejscu urazu i niemożność poruszania ramieniem.
Powaga
Istnieją 3 stopnie nasilenia tej choroby. Obraz kliniczny zależy od stopnia zerwania więzadeł i uszkodzenia otaczających tkanek.
- 1. stopień - tylko część ścięgien jest rozdarta, zachowane jest przewodnictwo nerwowe i naczyniowe, integralność mechaniczna jest zachowana. Przy tego typu urazach praktycznie nie występuje obrzęk i krwotok, najczęściej objawia się to umiarkowanym bólem i ograniczeniem ruchu w stawie. Jest to najłatwiejszy i najczęstszy typ. Leczenie trwa 1-2 tygodnie.
- II stopień - większość włókien ścięgien jest rozdarta, torebka stawowa i mięśnie biorą udział w procesie urazowym. Występuje wyraźny obrzęk, możliwy krwotok do jamy stawowej, ból jest dość intensywny, a ograniczenia w ruchu stawu są znaczne. Okres leczenia wynosi 3-6 tygodni.
- Stopień 3 – stwierdza się całkowite zerwanie więzadła i uszkodzenie torebki stawowej i mięśni, patologiczną ruchomość kończyny oraz silny obrzęk, krwotok i ból. Leczenie trwa dłużej niż 6 tygodni i nie zawsze da się wyleczyć pacjenta bez operacji.
Konsekwencje zerwania więzadeł stawu barkowego występują w przypadku ciężkości urazu 3. stopnia, przedwczesnego i niewystarczającego leczenia oraz nieprzestrzegania zaleceń lekarza. Na ścięgnach mogą pojawić się guzki i zgrubienia, które zakłócają pracę stawu i przewodnictwo nerwowe. Może powodować ból po całkowitym wygojeniu.
Mogą również wystąpić zmiany dystroficzne w więzadłach i mięśniach stawu. Mniej powszechna patologia jest spowodowana pęknięciem włókien nerwowych w miejscu urazu i nieprawidłowym zespoleniem. Powoduje to ból i uczucie mrowienia w stawie.
Diagnostyka
W przypadku urazu, bólu, ograniczenia ruchomości stawu, obrzęku i obrzęku tej okolicy należy natychmiast zgłosić się do lekarza, który przeprowadzi badanie i zaleci odpowiednie leczenie.
Niedopuszczalne jest samoleczenie i opóźnianie kontaktu ze specjalistą, może to prowadzić do powikłań i niemożności leczenia metodami zachowawczymi.
Objawy tej choroby są niespecyficzne i bez specjalnych metod badawczych trudno je odróżnić od zwichnięć barku, złamań czy zwichnięć obojczyka.
Aby postawić diagnozę, lekarz bada pacjenta, zbiera dane anamnestyczne, a następnie wysyła go do instrumentalnych metod badawczych:
- Najpopularniejszym badaniem stosowanym w celu wykluczenia złamań i przemieszczeń kości jest zdjęcie rentgenowskie;
- MRI jest rzadko stosowane, głównie w celu określenia stopnia uszkodzenia tkanek;
- Artroskopię wykonuje się w celu określenia krwawienia do stawu oraz uszkodzenia torebki stawowej.
Leczenie zerwania więzadła barkowego
Jak leczyć zerwane więzadło barkowe przed wizytą u lekarza? Pierwsza pomoc w przypadku podejrzenia urazu powinna obejmować:
- aby zabezpieczyć resztę uszkodzonej kończyny – zdjąć ubranie, zabezpieczyć ramię bandażem lub szalikiem,
- aby złagodzić ból, należy zastosować zimno w miejscu urazu,
- przyjmowanie nie-narkotycznych leków przeciwbólowych - paracetamol, analgin.
W przypadku niecałkowitego zerwania więzadła wystarczające jest leczenie zachowawcze:
Podpórka to specjalny bandaż ortopedyczny, który pozwala na naprawę uszkodzonego stawu bez zakłócania krążenia krwi i unerwienia. W przypadku drobnych obrażeń można zastosować bandaż elastyczny. Zapewni niezbędne unieruchomienie stawu, jednak nie należy go nakładać zbyt ciasno – spowoduje to słabe krążenie i utrudni gojenie.
W przypadku poważnych zerwań więzadeł stawu barkowego nakłada się gips w postaci szyny, zapewniając całkowite unieruchomienie.
Główni pomocnicy w przypadku kontuzji barku:
- Pokój. Aby zapobiec dalszym uszkodzeniom więzadeł i zapewnić ich prawidłowe gojenie, uszkodzony staw należy chronić przed naprężeniami i ruchami przez 2-3 dni po urazie. Po tym czasie bezruch wręcz przeciwnie, spowolni powrót do zdrowia. Musisz zacząć rozwijać staw, stopniowo, lekkimi ruchami i ćwiczeniami terapeutycznymi.
- Zimno pomaga złagodzić obrzęk i zmniejszyć ból. Przez pierwsze 24 godziny co 2-3 godziny na miejsce urazu można przykładać worki z lodem. Nie należy jednak używać lodu bez ręcznika lub specjalnego worka, a czas zabiegu nie powinien przekraczać 20-30 minut.
- Leczenie farmakologiczne. Są to leki mające na celu zwalczanie zmian zapalnych i bólu: nienarkotyczne leki przeciwbólowe i niesteroidowe leki przeciwzapalne – diklofenak, ibuprofen, ketony i inne. Nie należy przyjmować takich leków bez recepty, mają one wiele przeciwwskazań i skutków ubocznych. Ponadto leków tych nie można stosować dłużej niż 5-7 dni.
Operacja zerwanych więzadeł barkowych jest wskazana w następujących przypadkach:
- z poważnym stopniem uszkodzeń,
- z całkowitym zerwaniem więzadeł i torebki stawowej,
- z masywnym krwotokiem,
- z poważnymi powikłaniami urazowymi.
Rehabilitacja
- W przypadku naderwania więzadła I stopnia w ciągu 48 godzin można rozpocząć ćwiczenia lecznicze i specjalne.
- W przypadku przerw drugiego stopnia ćwiczenia należy rozpocząć po 3-4 dniach.
- W przypadku poważnych zerwań, którym towarzyszy całkowite oddzielenie więzadła, uszkodzenie torebki i mięśni stawu, wskazane jest długotrwałe unieruchomienie.
Rozpoczynając ćwiczenia, należy stopniowo zwiększać obciążenie. Przejdź od łatwych ćwiczeń rozgrzewkowych do bardziej złożonych ćwiczeń siłowych. Jednocześnie należy pamiętać, że nie można ich wykonywać poprzez „ból”; może to dodatkowo uszkodzić więzadła stawu.
Ćwiczenia zazwyczaj obejmują odwodzenie ramion, ruchy obrotowe i stopniowe przechodzenie do ćwiczeń siłowych. Najlepszym sposobem na rozpoczęcie ćwiczeń z kettlebellami jest rozpoczęcie od możliwie najlżejszego ciężaru i stopniowe zwiększanie ciężaru do najwyższego możliwego.
Cechy zerwania więzadła barkowego u dzieci
Objawy i leczenie uszkodzeń więzadeł barkowych u dzieci często stanowią wyzwanie. Wynika to z faktu, że postawienie prawidłowej diagnozy jest dość trudne.
Więzadła i mięśnie w dzieciństwie są bardziej ruchliwe i słabsze. Prowadzi to do częstego występowania mikrourazów niezauważalnych przez pacjenta i osobę dorosłą. Ale w przypadku jakiegokolwiek urazu stawu barkowego lub podejrzenia nie trzeba czekać kilku dni i dopiero wtedy skonsultować się z lekarzem lub zastosować środki ludowe. Może to prowadzić do nawykowego zwichnięcia stawu, niewydolności krążenia i innych powikłań.
Zapobieganie urazom
Aby uchronić się przed taką uciążliwością, jak zerwanie więzadła, należy podjąć środki zapobiegawcze. Należą do nich:
- Konieczne jest wykonywanie ćwiczeń wzmacniających mięśnie pleców i ramion.
- Uprawiaj sport i ćwicz, nie przekraczając granic siły więzadeł i mięśni.
- Stopniowo zwiększaj obciążenie stawów i mięśni.
- Stosuj specjalne suplementy na stawy i więzadła.
Przydatne artykuły:
Gimnastyka w chorobie zwyrodnieniowej stawów rąk.
 Istotą choroby zwyrodnieniowej stawów (OA) stawów nadgarstkowych jest degradacja tkanki chrzęstnej i błony maziowej stawów. Zmniejszenie amplitudy ruchów, aż do ich całkowitej utraty wraz z błędnym położeniem palców, ogranicza funkcjonalność dłoni. Zanikają umiejętności domowe i zawodowe, pojawia się potrzeba podstawowej pomocy z zewnątrz.
Istotą choroby zwyrodnieniowej stawów (OA) stawów nadgarstkowych jest degradacja tkanki chrzęstnej i błony maziowej stawów. Zmniejszenie amplitudy ruchów, aż do ich całkowitej utraty wraz z błędnym położeniem palców, ogranicza funkcjonalność dłoni. Zanikają umiejętności domowe i zawodowe, pojawia się potrzeba podstawowej pomocy z zewnątrz.
Wiadomo, że żadne pigułki ani zastrzyki nie przywrócą naszym dłoniom dawnej zręczności i wytrwałości. Bez ćwiczeń terapeutycznych naiwnością jest oczekiwać pozytywnego wyniku leczenia choroby zwyrodnieniowej stawów rąk.
Objawy kliniczne choroby zwyrodnieniowej stawów.

Poszukaj każdej okazji, aby złagodzić codzienny stres związany z bólami stawów:
● Kupuj ubrania zapinane na zamki błyskawiczne i rzepy;
● Wybierz buty bez sznurówek;
● Podczas pracy w domu, w kuchni lub na daczy używaj lekkich narzędzi i przyborów.
Diagnostyka.
Lekarz identyfikuje charakterystyczne dolegliwości i objawy, charakter początku i rozwoju choroby. Określa się ruchomość stawów i typowe zmiany miejscowe. Dane laboratoryjne zwykle nie dostarczają żadnych informacji; dopiero w czasie zaostrzenia można zidentyfikować oznaki i markery stanu zapalnego. Główną rolę odgrywa diagnostyka rentgenowska.
Stadia kliniczne choroby zwyrodnieniowej stawów.
- Ruchy są utrudnione, towarzyszy im silny ból, „sztywność” po spoczynku i charakterystyczne kliknięcia (chrupanie).
- Zmiany w zakresie ruchu w stawach są praktycznie niewyczuwalne, ból jest nieznaczny, niepokojący po wysiłku i „w pogodzie”.
- Ruchomość dotkniętych stawów jest znacznie ograniczona, miejscami nieobecna, wyraźne są deformacje okołostawowe i wzrosty kości. Ze względu na silny ból wybierane są pozycje wymuszone i nienaturalne.
Gimnastyka w chorobie zwyrodnieniowej stawów rąk, pomimo swojej prostoty, rozwiązuje wiele ważnych problemów. Aby go przeprowadzić, nie potrzebujesz siłowni, odzieży sportowej i innych atrybutów. Ćwiczenia gimnastyczne można wykonywać w dogodnym dla siebie czasie, w dowolnym miejscu i na dowolnym poziomie sprawności fizycznej.
Efekty terapeutyczne terapii ruchowej.
- Gimnastyka znacznie poprawia przepływ krwi i normalizuje odżywianie tkanki chrzęstnej;
- Rozwija i utrzymuje siłę mięśni;
- Wzmacnia aparat więzadłowy i poprawia jego elastyczność;
- Zwraca utraconą mobilność;
- Regularne ćwiczenia gimnastyczne przywracają i rozwijają zdolności motoryczne.
Podczas terapii ruchowej powinieneś być szczególnie wytrwały w przypadku choroby zwyrodnieniowej stawów rąk. Na samym początku bolące stawy będą miały trudności z wykonaniem i dokładnym wykonywaniem ćwiczeń. Tutaj każdemu przyda się wytrwałość, cierpliwość i systematyczność. Gimnastykę leczniczą należy wykonywać płynnie, bezboleśnie, jednocześnie lewą i prawą ręką.
Ćwiczenia terapeutyczne w chorobie zwyrodnieniowej stawów

Będąc w domu, rozpoczynając fizjoterapię po śnie lub po dłuższej przerwie spowodowanej chorobą zwyrodnieniową stawów, przyda się rozgrzewka w ciepłej wodzie przed zajęciami gimnastycznymi. Poprawi to elastyczność i ułatwi wykonywanie ćwiczeń.
Możliwości fizjoterapii można poszerzać wykorzystując różnorodne przedmioty. Mogą to być piłki, ołówki, gumki i gumki. Przydaje się zgniatanie i ściskanie piłki; można założyć gumki, aby stworzyć dodatkowy opór podczas wykonywania ćwiczeń gimnastycznych, jak pokazano na jednym ze zdjęć.
Podsumowując.
Nie marnuj czasu, wykorzystuj każdą okazję na 10-15-minutowe sesje. Gimnastykę w chorobie zwyrodnieniowej stawów rąk należy wykonywać 3-4 razy dziennie. Wiele ćwiczeń możesz wykonywać oglądając telewizję, będąc w transporcie czy rozmawiając przez telefon. Stała, regularna aktywność fizyczna z pewnością pozwoli zachować wyjątkową funkcję dłoni i przedłużyć zdolność do pracy.
 Definicja, wzór, właściwości
Definicja, wzór, właściwości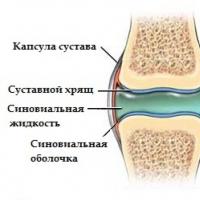 Rodzaje ruchów stawów
Rodzaje ruchów stawów Jak prawidłowo ugotować zupę z kurczaka
Jak prawidłowo ugotować zupę z kurczaka Zależność poziomu hormonów u kobiety od jej diety i stylu życia
Zależność poziomu hormonów u kobiety od jej diety i stylu życia Witamina B3 – dla prawidłowego funkcjonowania organizmu
Witamina B3 – dla prawidłowego funkcjonowania organizmu Nutraceutyki: czym są i z czym się je spożywa? Jaka jest różnica między lekami a suplementami diety?
Nutraceutyki: czym są i z czym się je spożywa? Jaka jest różnica między lekami a suplementami diety? Podróż do światów równoległych
Podróż do światów równoległych